Kasuistik zu einem zunächst nicht erkannten Ulcus cruris arteriosum
-
Hits: 3105
 Der „Wundkümmerer“ (Bernd von Hallern) berichtet anhand von Kasuistiken über die verantwortungsvolle Arbeit der Wundpflegefachkräfte bei unklaren Diagnosen, sich abrupt ändernden Wundsituationen und eigentlich ungeeigneten, die Wundheilung hemmenden Präparaten.Der „Wundkümmerer“ (Bernd von Hallern) berichtet anhand von Kasuistiken über die verantwortungsvolle Arbeit der Wundpflegefachkräfte bei unklaren Diagnosen, sich abrupt ändernden Wundsituationen und eigentlich ungeeigneten, die Wundheilung hemmenden Präparaten.
Der „Wundkümmerer“ (Bernd von Hallern) berichtet anhand von Kasuistiken über die verantwortungsvolle Arbeit der Wundpflegefachkräfte bei unklaren Diagnosen, sich abrupt ändernden Wundsituationen und eigentlich ungeeigneten, die Wundheilung hemmenden Präparaten.Der „Wundkümmerer“ (Bernd von Hallern) berichtet anhand von Kasuistiken über die verantwortungsvolle Arbeit der Wundpflegefachkräfte bei unklaren Diagnosen, sich abrupt ändernden Wundsituationen und eigentlich ungeeigneten, die Wundheilung hemmenden Präparaten.
Keine Wunde ist wie die andere, kein Patient wie der andere, keine Begleiterkrankungen wie bei anderen. Jeder Mensch hat ein anderes Schmerzempfinden und jeder unserer Patienten möchte ohne Ängste rasch wieder geheilt werden. Es liegt auch in unserer Hand, dies zu gewährleisten.In einer Fortsetzungsreihe werde ich über ausgewählte Patienten berichten, die nicht die übliche und durchaus bewährte Wundversorgung erhalten, sondern bei denen man auch andere Wege gehen musste. Sei es, dass plötzlich Notsituationen eintreten oder Begleiterkrankungen uns zwingen, anders vorzugehen als wir es gelernt haben. Es ist das „Salz in der Suppe“, das unsere Tätigkeit so spannend und erfolgreich macht und uns immer wieder beruflich herausfordert.
Kasuistik zu einem zunächst nicht erkannten Ulcus cruris arteriosum
Heute möchte ich Ihnen von einer 82-jährigen Patientin berichten, die weitgehend mobil ist und in häuslicher Umgebung wohnt. Ihre Herz- und ![]() Niereninsuffizienz beeinträchtigen ihr Leben. Sie wird daher von ihrer Tochter bei den täglichen Arbeiten unterstützt. Aus einer vor ca. 5-6 Wochen entstandene „kleine Wunde“ wird ein durchaus dramatisches Geschehen in Gang gesetzt. Heute möchte ich Ihnen von einer 82-jährigen Patientin berichten, die weitgehend mobil ist und in häuslicher Umgebung wohnt. Ihre Herz- und Niereninsuffizienz beeinträchtigen ihr Leben. Sie wird daher von ihrer Tochter bei den täglichen Arbeiten unterstützt. Aus einer vor ca. 5-6 Wochen entstandene „kleine Wunde“ wird ein durchaus dramatisches Geschehen in Gang gesetzt.
Niereninsuffizienz beeinträchtigen ihr Leben. Sie wird daher von ihrer Tochter bei den täglichen Arbeiten unterstützt. Aus einer vor ca. 5-6 Wochen entstandene „kleine Wunde“ wird ein durchaus dramatisches Geschehen in Gang gesetzt. Heute möchte ich Ihnen von einer 82-jährigen Patientin berichten, die weitgehend mobil ist und in häuslicher Umgebung wohnt. Ihre Herz- und Niereninsuffizienz beeinträchtigen ihr Leben. Sie wird daher von ihrer Tochter bei den täglichen Arbeiten unterstützt. Aus einer vor ca. 5-6 Wochen entstandene „kleine Wunde“ wird ein durchaus dramatisches Geschehen in Gang gesetzt.
Diagnose(n)
⦁ Chronische Herzinsuffizienz
⦁ Chronische Niereninsuffizienz Stadium 4
⦁ COPD
⦁ Arterieller Hypertonus
⦁ Ulcus cruris rechts – am ehesten stauungsbedingt
Wegen einer schmerzhaften Wunde am rechten Unterschenkel und massiven Beinödemen wird sie in der Notfallaufnahme einer Klinik untersucht.
23.07.18 Diagnostik in der Klinik
Duplexsonografie Arterien und Venen rechtes Bein: Arteria tibialis anterior nicht darstellbar, sonst ohne pathologischen Befund. Aufgrund schlechter Nierenwerte wird die Furosemid-Dosis auf 40mg / Tag erhöht. Mit Fettgaze und Kompressen wurde die Wunde versorgt.
26.07.18 Therapieverlauf in der Wundambulanz in Zusammenarbeit mit dem Hausarzt und ambulanten Pflegedienst
Oberflächliche helle Hautnekrose von 32 mm Durchmesser am rechten distalen äußeren Unterschenkel. Massives Ödem mit Austritt von Gewebswasser aus den Hautporen im Wundumfeld. Sehr starke Schmerzen bei Berührung der Wunde. Kritisch kolonisierte Wundverhältnisse.Als Verband wird bei hohem Exsudataufkommen eine antimikrobiell wirkende Gaze und eine superabsorbierende Kompresse gewählt. Verbandwechselintervalle alle 24 Stunden.
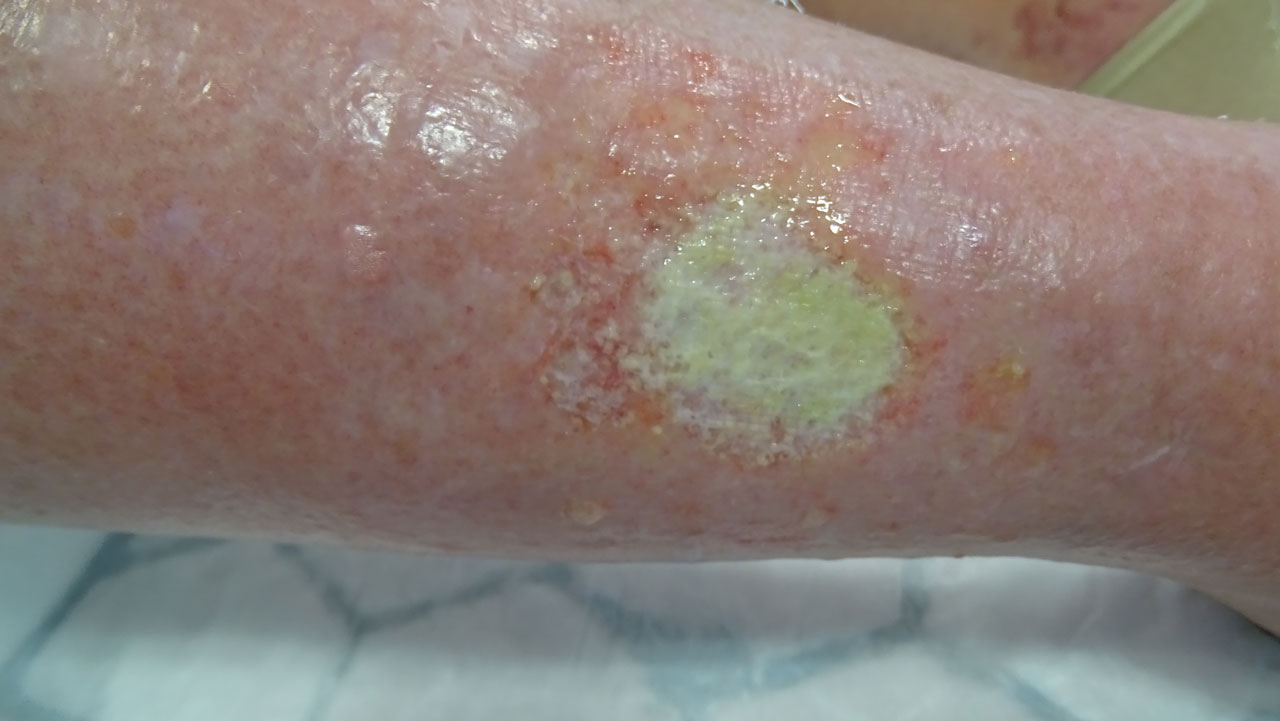
Wichtig für den Wundbehandler:
Ein massives Ödem, verbunden mit einer Hautnekrose am distalen Unterschenkel sowie sehr starken Bewegungs,- Berührungs,- und Ruheschmerzen und sich stetig verschlechternden Wundverhältnissen, weisen deutlich auf ein arterielles „Geschehen“ hin. Daher Kontaktaufnahme mit dem behandelnden Arzt und um eine weitere zeitnahe Gefäßdiagnostik bitten. Leider vergeht dann immer eine Wartezeit bis Termine, z.B. für ein MRT, bestätigt werden. In diesem Fall waren es 31 Tage!
20.08.19 Wiedervorstellung der Patientin in der Wundambulanz mit deutlich verschlechterten Wundverhältnissen. Die Wunde ist jetzt teilweise schwarz-nekrotisch und hat eine Größe von 68 x 55mm. Die Schmerzen im Bein sind nahezu unerträglich, trotz Analgetikagabe.
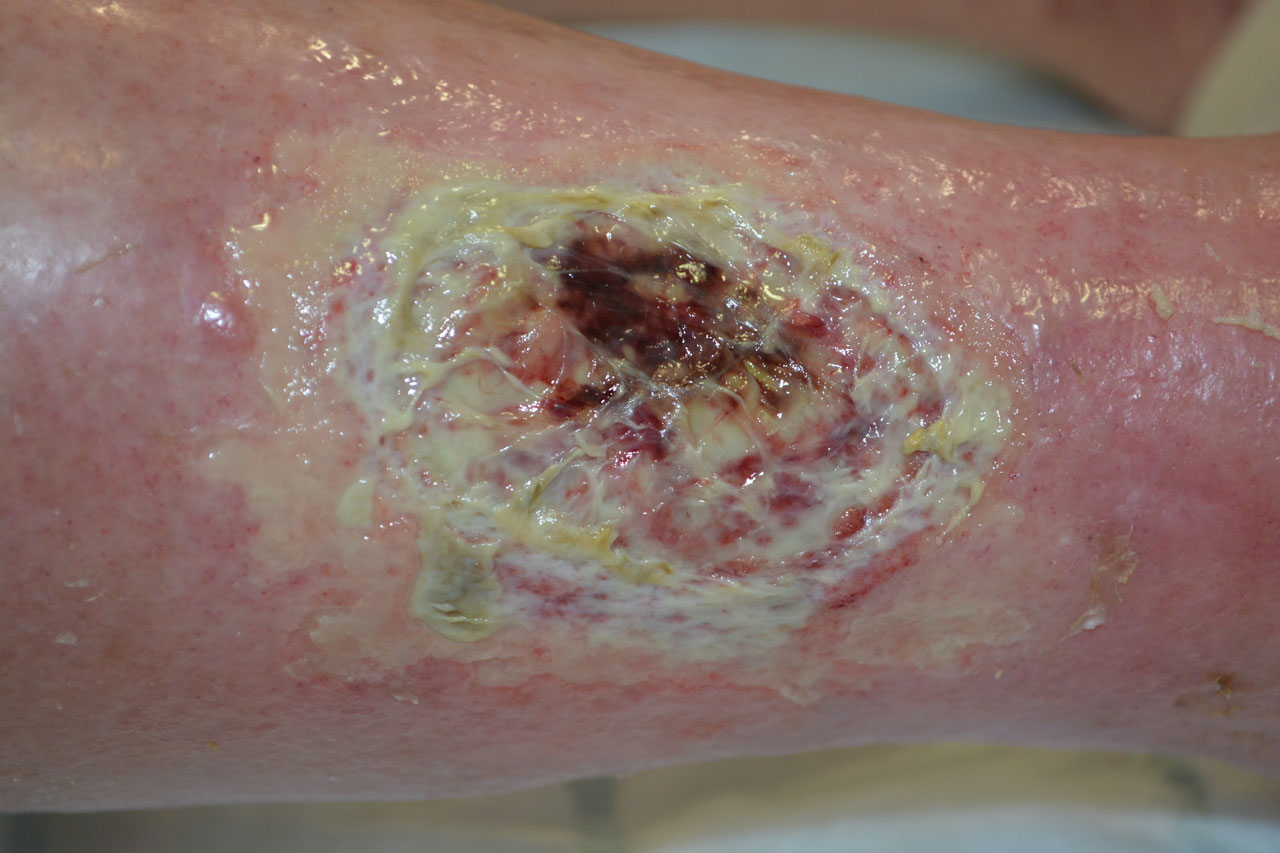
Wichtig für den Wundbehandler:
Die Gesamtsituation für die Patientin war untragbar. Daher Kontaktaufnahme aus der Wundsprechstunde heraus mit einer gefäßchirurgischen Klinik und notfallmäßige stationäre Einweisung noch am selben Tag.
05.09.19 Nach Klinikentlassung stellt sich die Patientin erneut in der Wundsprechstunde vor. Für die weitere Therapie ist dem Arztbrief zu entnehmen:
- Parenterale Antibiotikumtherapie
- Ultraschallassistiertes Wunddebridement
- Biochirurgisches Wunddebridement
An Diagnostik wurde durchgeführt:
- Farbcodierte Duplex-Sonografie (FKDS) der Beinvenen bds.
- Ausschluss tiefe Venenthrombose (TVT) / Thrombophlebitis bds.
- Crosseninsuffizienz bds.
- Ausgeprägte Flüssigkeitseinlagerungen im Unterschenkel bds.
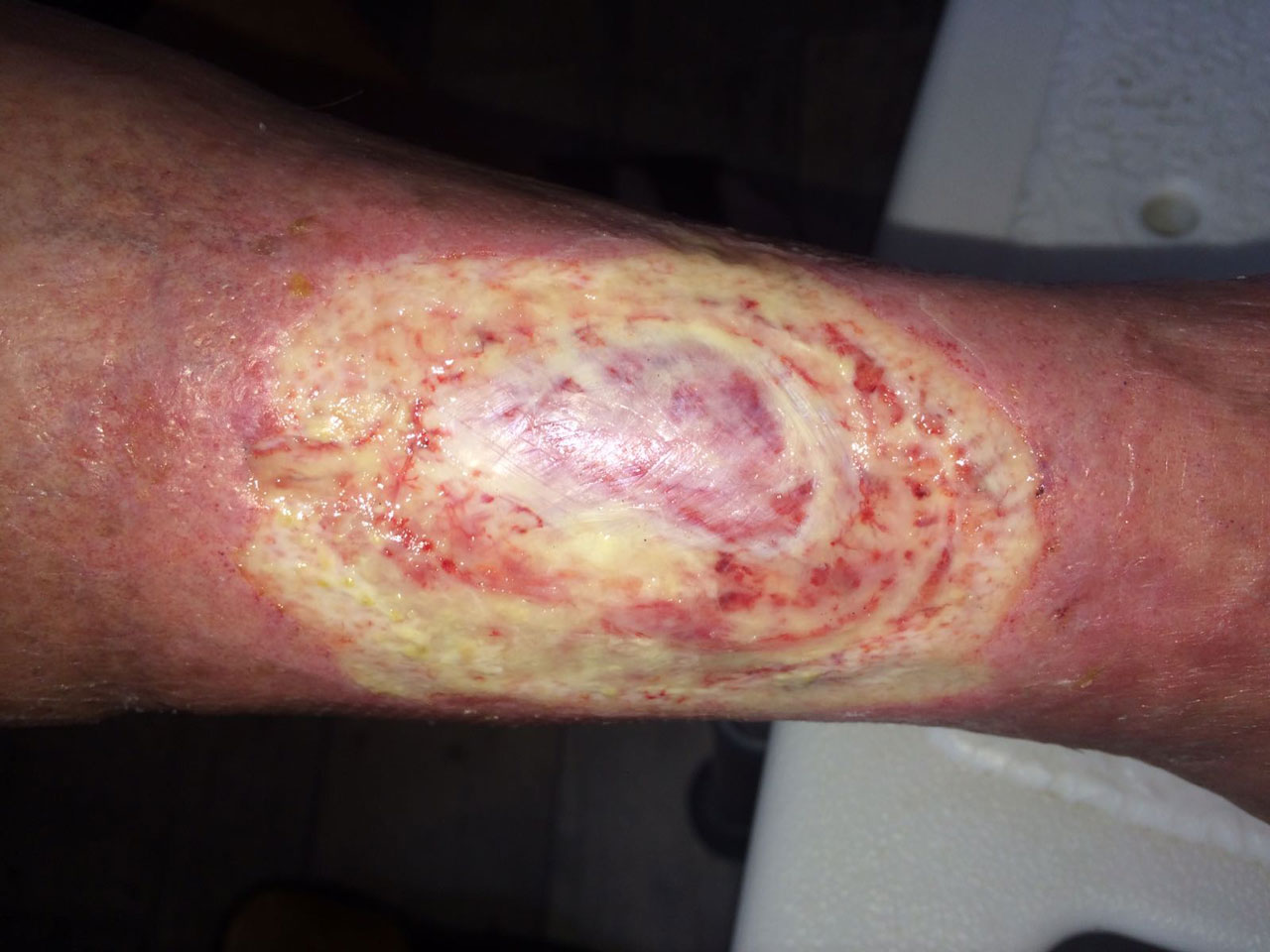
Der Wundstatus am 05.09. zeigte einen nekrosefreien Wundgrund mit sichtbarer Muskelfaszie. Nahezu keine Wundschmerzen mehr. Deutlich weniger Exsudation. Die Wundgröße betrug jetzt 95 x 75 mm. Die Wundtiefe max. 10 mm. Die Wundversorgung alle 2 Tage erfolgte mit einem PU-Schaum und wurde von einem ambulanten Pflegedienst durchgeführt.
Am 17.09.19 kam es zu einem erneuten Kontakt in der Wundsprechstunde. Grund dafür waren zunehmende Schmerzen und ein glasig aufgequollener Wundgrund. Der Unterschenkel war stark ödematös geschwollen. Hell nekrotisches Bindegewebe bedeckt die ganze Wunde und wird unter EMLA-Anaesthesie entfernt.Der Rat zur Vorstellung bei dem mitbehandelnden Gefäßchirurgen lehnte die Patientin ab.
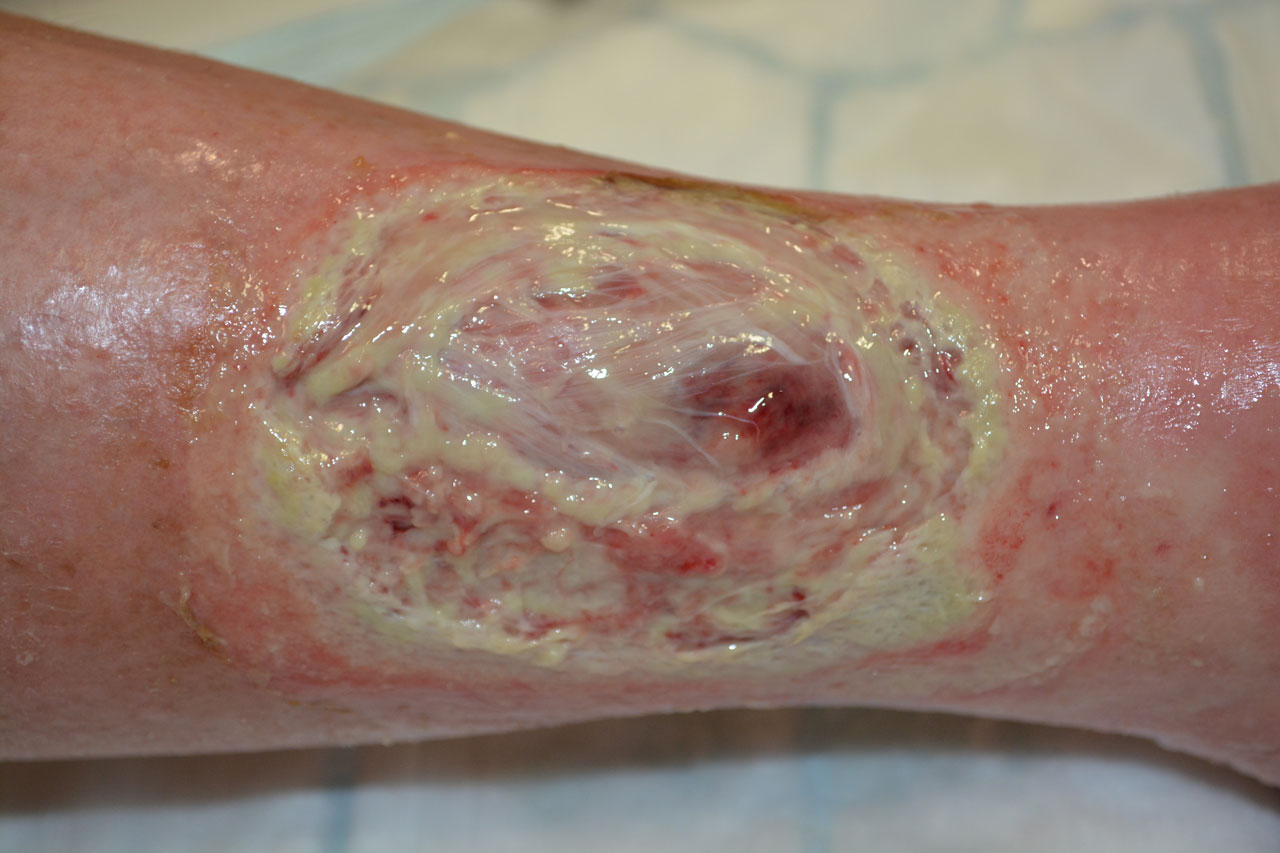
Wichtig für den Wundbehandler:
Schmerzen, ein starkes Ödem und sich neu bildende Nekrosen, einhergehend mit einer Verschlechterung des Allgemeinzustandes, rücken erneut einen arteriellen Gefäßverschluss in den Vordergrund, obwohl dies ja nach dem letzten Klinikaufenthalt eher nicht möglich sein kann.
Am 24.09.19, 7 Tage später, hatte sich die Gesamt- und Wundsituation dramatisch verschlechtert. Unerträgliche Schmerzen, deutliche Rötung in der Wundumgebung und eine flächenhafte Nekrose über dem ganzen Wundrand waren sichtbar. In einem eingehenden Gespräch wurde der Patientin die Schwere der Erkrankung erläutert und für den nächsten Tag eine erneute Einweisung in die gefäßchirurgische Klinik mit der Diagnose: Akuter arterieller Gefäßverschluss, veranlasst.
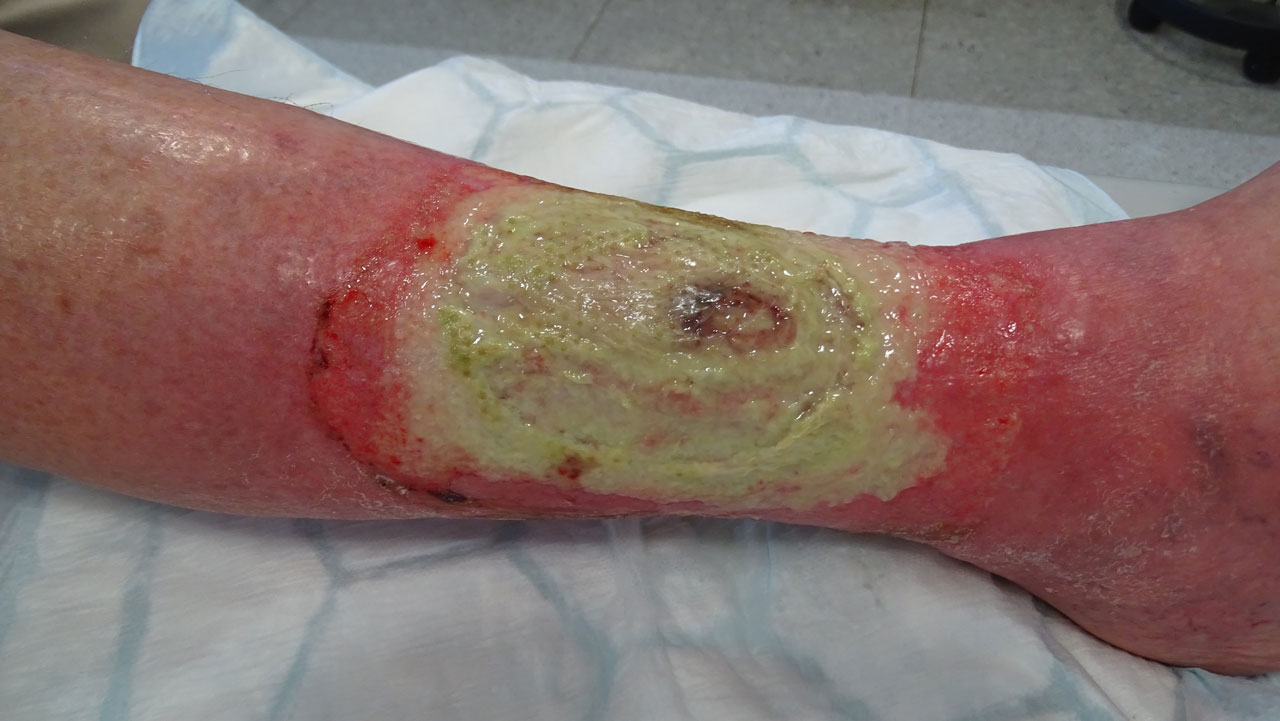
Wichtig für den Wundbehandler:
Manchmal ist es erforderlich, dem Patienten die bestehende Dramatik um den Erhalt des Beines vor Augen zu führen. Ein noch längeres Zuwarten wäre bei den Begleiterkrankungen lebensbedrohend gewesen.
Am 19.10., nach 24 Tagen Klinikaufenthalt, sehen wir die Patientin in der Wundsprechstunde wieder.
Aus dem Arztbrief lässt sich Folgendes entnehmen:
Diagnose(n)
- Ulcus cruris mixtum re US mit Pseudomonas ae. Besiedelung
- pAVK Stadium IV nach Fontaine
- Hochgradige Stenose der A. poplitea in PIII rechts
Therapie
- DEB-PTA der A. poplitea rechts bei 80-prozentigem Verschluss der A. tibialis anterior
- Chir. Debridement unter partieller Faszienresektion und VAC-Anlage
- Spalthauttransplantation und VAC-Anlage
- Antimikrobielle i.v.-Therapie
- Nephroprotektion
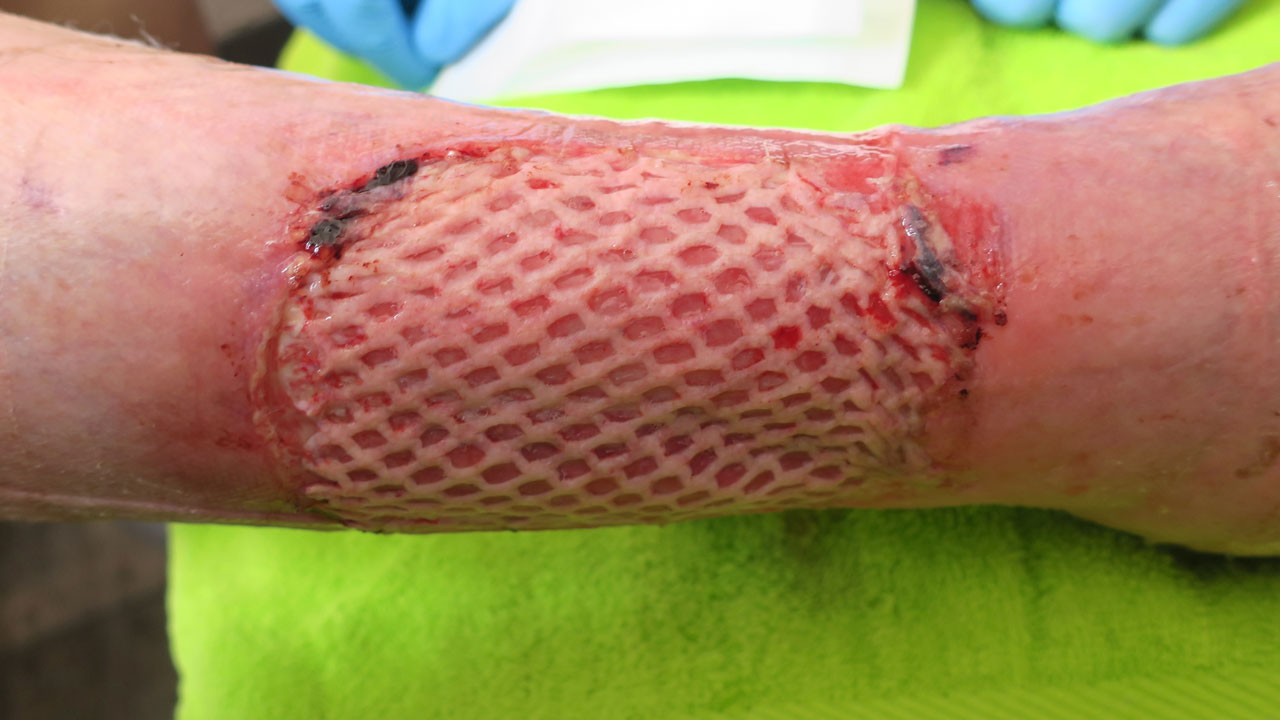
Die Wundsituation:
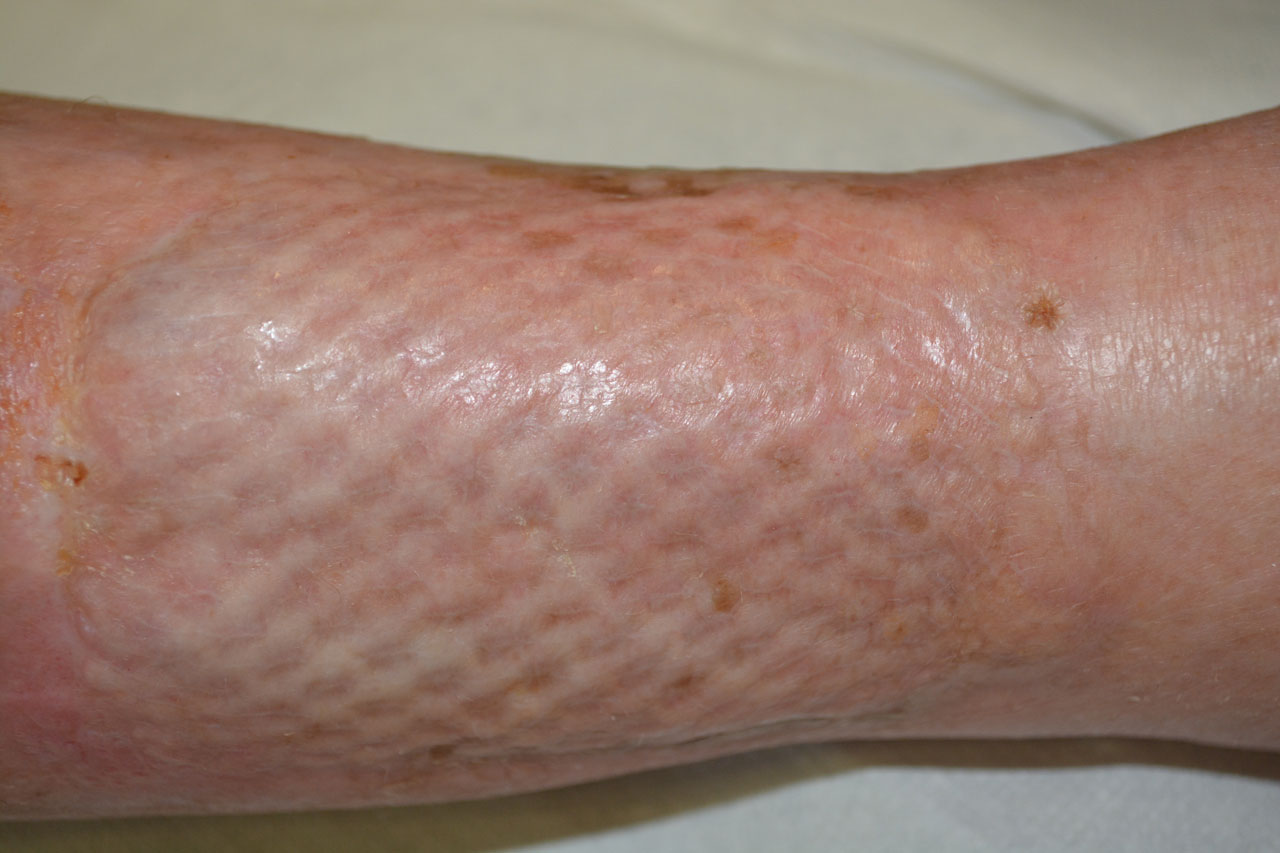
Auf dem ehemaligen Ulkus ist ein Meshgraft-Transplantat vollständig eingeheilt. Lediglich am Wundrand bestehen 2 kleinere Bezirke mit Nekrosen des Meshgraft-Transplantats. Diese werden entfernt und die Wunde heilt innerhalb weniger Tage ab. 7 Monate später, anlässlich einer Kontrolluntersuchung, findet sich ein stabil eingeheiltes Transplantat.
Wundstatus nach 7 Monaten
Resümee
Die phasengerechte Versorgung einer Wunde bedarf eines speziellen Wissens um die Physiologie und Pathophysiologie der Wundheilungsvorgänge. Genauso wichtig ist es aber, nicht nur die Wunde, sondern den ganzen Patienten im Auge zu haben, auf Veränderungen zu achten und darauf auch zu reagieren!
Manchmal wochenlange Wartezeiten auf außerklinische diagnostische Untersuchungen dürfen nicht als gegeben hingenommen werden. Der Wundbehandler sollte immer im engen Kontakt zum behandelnden Arzt stehen, damit notfallmäßig agiert werden kann. Nur so lassen sich Komplikationen und damit auch unnötig lange Behandlungszeiten vermeiden. Dem Patienten werden die Schmerzen genommen und seine verlorengegangene Lebensqualität wiederhergestellt.